Science 特刊:一文读懂癌症疫苗研发进展
癌症疫苗是近年来兴起的一种全新的免疫疗法。日前发表在《Science Translational Medicine》上的一项研究表明,个体化疫苗已让一名晚期卵巢癌 5 年无癌,也让我们看到了这类全新疗法的无限潜力。最近适逢《科学》杂志推出癌症免疫疗法特刊,以回顾不同领域所取得的成就。在今天的文章里,我们也将一道重温癌症疫苗这几年走过的道路。
众所周知,癌症的一大特点,便是遗传变异的大量积累。随着突变一个接一个的出现,人体内会出现癌症特异性的新抗原表位,它们也是癌症疫苗的理想靶点。随着基因组学、数据科学、以及癌症免疫疗法的进步,现在我们已经能快速地在基因组里寻找到突变,并合理地选择出适用于疫苗开发的靶点,按需生产出针对特定患者的个体化疫苗。在人体中的临床试验也表明,此类癌症疫苗安全有效,能针对个体肿瘤突变产生免疫应答。
癌症疫苗的研发简史
早在 100 多年前,人们就意识到体细胞的突变可以带来新的免疫原性——基因突变会影响蛋白序列,蛋白序列的改变则会带来新的抗原表位。尽管出现在人体内部,免疫系统依旧会把这些新表位视为“异乡人”,对其发动攻击。这一理念简单易懂,但癌症疫苗一直没有得到有效的开发。背后的原因,则是因为我们不知道如何去靶向特定的癌症及其抗原。
图片来源:123RF
半个多世纪后,通过大量实验,我们从机理上对癌症疫苗的理解又有了加深。1950 年代,人们发现小鼠对同一类型的癌症细胞会产生免疫力,适应性肿瘤免疫力的概念也随之提出;1970 年代,人们发现肿瘤里获取的 T 细胞能有效地识别肿瘤细胞系;1980 年代,分子克隆技术的引入让我们对肿瘤抗原的了解获得了进一步的提高。
虽然在过去的几十年里,关于癌症疫苗的科学有着飞速发展,但科研人员们却面临着一大瓶颈——许多突变往往具有“患者特异性”。也就是说,在一名患者身上出现的大量突变,可能压根不在另一名患者身上重现。为此,过去的癌症疫苗往往针对“共通”的突变进行研发,但效果不如人意。
临床前研究与临床转化
随着下一代测序(NGS)等技术的普及,了解患者的特异性突变已经不再是个难题。然而初步研究却发现,大约只有 1% 左右的突变会带来自发的免疫反应。如果这一比例具有代表性,那对于癌症疫苗的开发而言并不算什么好消息。
幸运的是,进一步的研究表明,实际上能引起免疫应答的突变比例要高得多,大部分新表位都能被 CD4+ 辅助性 T 细胞所识别。在小鼠模型中,针对这些新表位开发出的疫苗能有效控制小鼠的晚期肿瘤。
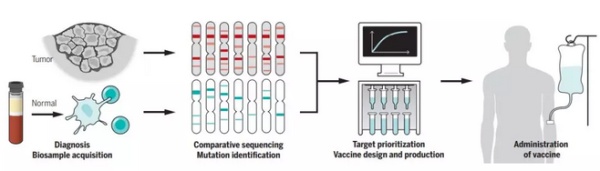
▲个体化癌症疫苗的开发(图片来源:K. SUTLIFF/SCIENCE)
但从小鼠到人类的转化并不是一项简单的工作。为了在人体内复制成功,我们需要经历鉴别突变、预测表位、设计疫苗、并生产疫苗这一系列复杂的工作。在 3 项治疗恶性黑色素瘤的早期临床试验中,癌症疫苗在人体内的可行性得到了验证。无论是使用代表肿瘤突变的多肽,还是编码肿瘤突变的 RNA,这些疫苗均取得了可喜的进展,总体免疫原性率达 60%。而接受疫苗的每名患者,也都对其肿瘤突变产生了强有力的 T 细胞反应。
总体来看,这些小型的早期临床试验证明了癌症疫苗的潜力,也为进一步的研发指明了方向。
新抗原表位的预测与选择
个体化癌症疫苗的关键之一,在于精准地找到肿瘤的“突变组”(mutanome),并由此选择能带来最优免疫反应的那些突变。要做到这一点,首先我们需要发现肿瘤患者中的突变。目前,我们常用的手段是利用 NGS 技术,比较肿瘤样本与健康组织外显子组中的异同。但这样的做法可能有几个局限,其一是这些肿瘤样本往往来自患者的活检,而活检获得的小块肿瘤可能不具有代表性;其二是目前的分析算法仅能确保单核苷酸变异(SNV)和插入 / 删除突变(indels)的准确性,但还无法准确体现出表观遗传学、转录、翻译、翻译后修饰等环节为癌症新表位带来的影响。
▲新抗原在癌症免疫中的作用(图片来源:K. SUTLIFF/SCIENCE)
找到肿瘤突变后,我们还需要从中做出选择,挑选出最适合开发成疫苗的突变类型。限于成本与技术,我们无法将所有的突变都置入产品之中,而我们也知道,只有部分突变序列足以让效应 T 细胞做出回应。因此,如何在这些限制之下,挑选出最具有免疫原性的突变,就成了癌症疫苗开发的一大关键。
目前,我们对于如何挑选这些突变用于后续开发,还没有一个放之四海皆准的共识。但研究人员们已经总结出来了几个行之有效的原则,譬如突变基因在肿瘤里的表达量,抑或是突变产生“可呈递”表位的能力。此外,经验还告诉我们,如果特定的突变在异质性肿瘤的多个克隆里都普遍具有表达,那么该突变“成疫苗”的潜力可能也更高。
个体化疫苗的制造与临床应用
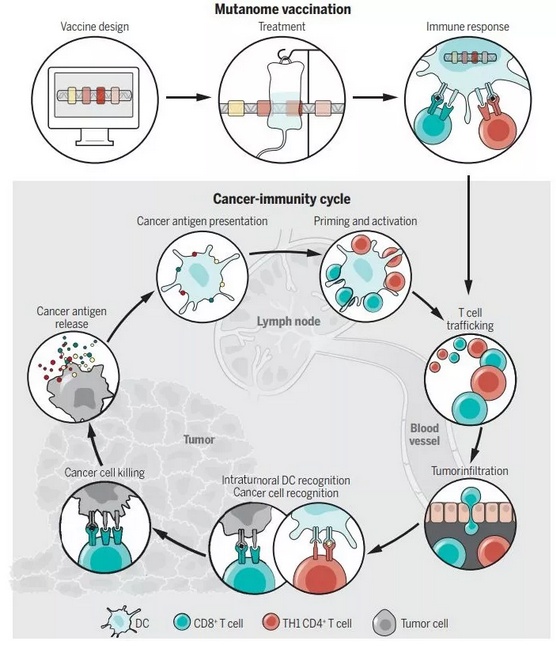
在临床应用上,个体化疫苗所遇到最大的挑战之一,便是如何快速地制造这些疫苗,并及时地送到每一名患者身边。目前来看,个体化癌症疫苗的种类繁多,类型包括长多肽、RNA、DNA 质粒、病毒载体、改造细菌、以及载有抗原的树突状细胞。根据类型不同,癌症疫苗的制造周期也有所区别。从临床试验中获得的数据看,无论是采取多肽还是 RNA 类型,从发现突变到疫苗开发,再到疫苗施用,这一过程需要 3 - 4 个月的时间。因此患者在等待时,不得不先接受其他疗法的治疗。将来,研究人员期望将这一时间缩短到一个月。
▲不同类型的癌症疫苗(图片来源:《科学》)
个体化疫苗在临床应用上的另一个挑战是确定最佳的治疗策略。对于那些免疫系统尚未得到抑制的患者,癌症疫苗有望发挥奇效。而对于肿瘤具有大量突变的患者,我们或许就应考虑癌症疫苗 + 免疫检查点抑制剂的组合。这是因为癌症疫苗可以将“冷肿瘤”变成“热肿瘤”,上调 PD-L1 在肿瘤微环境里的水平,抗 PD-1/PD-L1 的免疫检查点抑制剂也因此有了用武之地。目前,新抗原表位疫苗与 PD-1/PD-L1、CTLA4、LAG-3、TIM-3、以及 TGF- β的组合也正在多项临床试验中进行评估。
个体化免疫疗法的未来
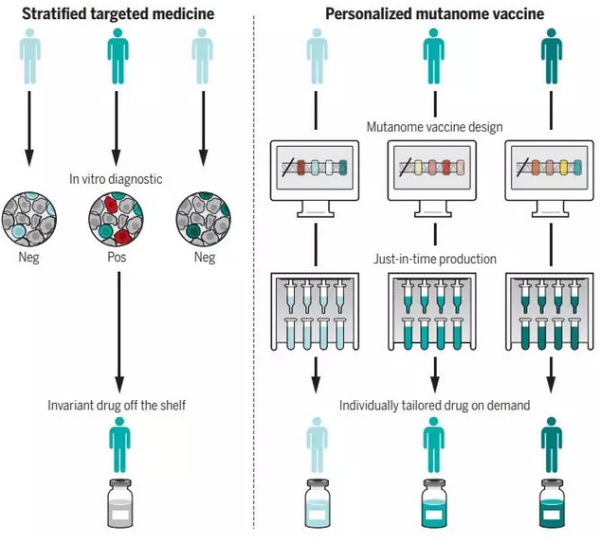
在《科学》杂志的这篇综述中,作者 Ugur Sahin 博士与Özlem Türeci 博士指出在目前的语境下,“个体化治疗”往往是“患者分层”的同义词。根据患者的生物标志物进行分组并展开特定的治疗固然是一大进步,也取得了良好的效果,但从狭义上看,这种治疗理念还没有做到真正的“个体化”。而且我们也不能忘记,许多癌症患者并没有可用来分组的生物标志物,他们同样需要行之有效的疗法。在这一点上,癌症疫苗可能带来突破。
▲癌症疫苗代表了一类极具潜力的个体化疗法(图片来源:K. SUTLIFF/SCIENCE)
我们也要承认,尽管癌症疫苗突破了关键的瓶颈,并已顺利进入临床试验,但前方的道路依旧漫长。为了让这一创新疗法得到普及,我们还需要优化临床设计、减少生产实践、提高量产规模、确保患者可及。
但前方终究是光明的。随着我们对癌症生物学的了解越来越深,随着新抗原表位预测算法的推陈出新(包括机器学习算法的引入),也随着生产技术的革新,癌症疫苗有望真正成为一类变革癌症治疗格局的个体化疗法。无论患者罹患什么癌症,我们都能迅速为其提供一款有效的癌症疫苗,控制他们的病情。我们期待这一天的尽早到来!
参考资料:[1] Sahin et al., Science 359, 1355–1360 (2018)
文章来源:生物360



{replyUser1} 回复 {replyUser2}:{content}